La fibrillation auriculaire désigne un trouble du rythme cardiaque dans lequel les oreillettes battent irrégulièrement et de manière non coordonnée avec les ventricules. La fibrillation auriculaire ne menace pas directement le pronostic vital, mais elle augmente le risque de complications telles qu’un accident vasculaire cérébral (AVC) et doit donc être systématiquement diagnostiquée et traitée.
Aperçu
La fibrillation auriculaire est la forme la plus fréquente de troubles du rythme cardiaque (arythmie), avec des battements désordonnés et des oreillettes qui battent plus vite que les ventricules. Normalement, l’impulsion électrique de l’activité cardiaque part du nœud sinusal, situé dans l’oreillette droite. Cette impulsion est transmise de manière coordonnée, des oreillettes vers les ventricules. En cas de fibrillation auriculaire, cette coordination est perturbée. Les impulsions électriques partent aussi d’autres endroits de l’oreillette, ce qui peut entraîner une fibrillation auriculaire ou un flutter auriculaire.
En raison de la fibrillation auriculaire, les ventricules et les oreillettes ne pompent plus de façon synchrone, ce qui réduit la capacité de pompage du cœur et limite la circulation sanguine dans le corps. Cela peut entraîner divers symptômes tels que des palpitations, une sensation d’oppression dans la poitrine, des vertiges et de la fatigue.
Bien que l’apparition d’une fibrillation auriculaire ne menace pas directement le pronostic vital, elle peut être à l’origine de graves complications telles qu’un AVC ou une insuffisance cardiaque.
Âge
La fibrillation auriculaire touche surtout les personnes de plus de 65 ans, car le cœur s’use avec le temps et l’activité électrique du cœur devient plus sensible aux perturbations.
Hypertension artérielle
Hypertension artérielle endommage le cœur et les vaisseaux sanguins, ce qui peut entraîner une fibrillation auriculaire.
Autres facteurs de risque
D’autres facteurs de risque peuvent également favoriser la fibrillation auriculaire :
- cardiopathies existantes
- diabète
- hyperthyroïdie
- apnée du sommeil
- tabagisme
- certains médicaments
- surpoids et obésité
- abus d’alcool
Fibrillation auriculaire paroxystique
On parle de fibrillation auriculaire paroxystique lorsque les épisodes disparaissent généralement spontanément en 48 heures.
Fibrillation auriculaire persistante
Une fibrillation auriculaire persistante dure plus de sept jours et ne disparaît pas d’elle-même. Le rythme cardiaque peut toutefois être restauré par un traitement.
Fibrillation auriculaire persistante de longue durée
Une fibrillation auriculaire se prolongeant au-delà de 12 mois est appelée fibrillation auriculaire persistante de longue durée.
Fibrillation auriculaire permanente
Une fibrillation auriculaire permanente ne peut plus être traitée à l’aide de médicaments pour restaurer un rythme sinusal normal et persiste dans le temps.
Bien que l’apparition d’une fibrillation auriculaire ne menace pas directement le pronostic vital, elle peut entraîner de graves complications si elle n’est pas traitée :
Risque accru d’AVC
Le pompage irrégulier du cœur peut provoquer la formation de caillots sanguins qui pénètrent dans les vaisseaux cérébraux et peuvent déclencher un AVC.
Risque accru d’insuffisance cardiaque
La diminution de la capacité de pompage du cœur peut entraîner une insuffisance cardiaque à long terme. Le cœur n’est plus en mesure d’apporter suffisamment de sang et d’oxygène à l’organisme.
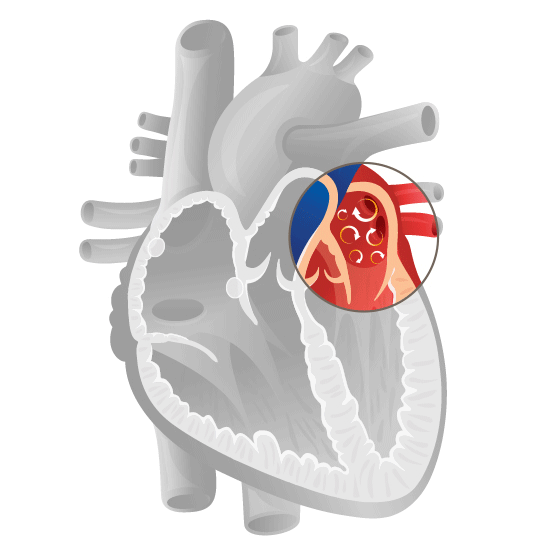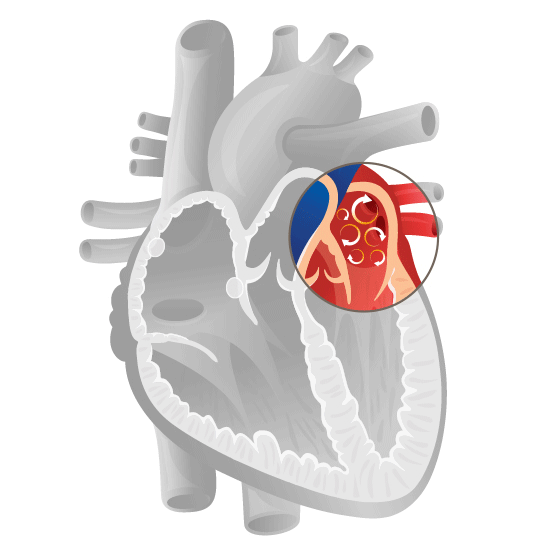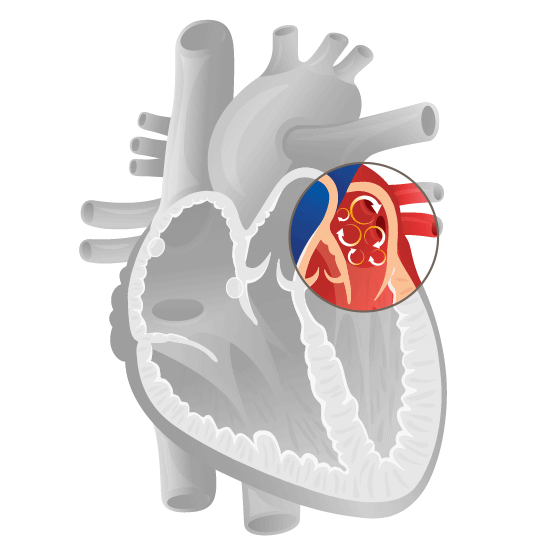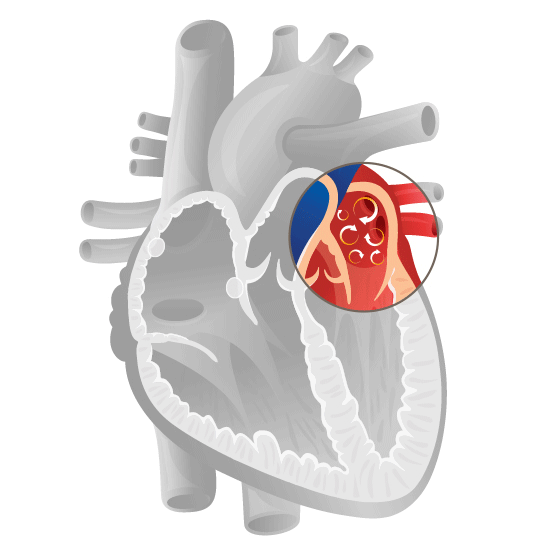
De ce fait, toute fibrillation auriculaire devrait toujours être détectée et traitée.
Symptômes
Les symptômes de la fibrillation auriculaire peuvent être très variés. Certaines personnes ne présentent aucun signe, tandis que d’autres souffrent des symptômes suivants :
- pouls rapide (palpitations cardiaques)
- rythme cardiaque irrégulier
- sensation d’oppression et de compression dans la poitrine
- fatigue et sensation de faiblesse
- essoufflement
- vertiges
- torpeur
Diagnostic
Le diagnostic de fibrillation auriculaire est généralement effectué par un médecin spécialiste (cardiologue) et comprend les étapes suivantes :
Anamnèse
Lors d’un entretien, les antécédents médicaux du patient sont recueillis à l’aide de questions ciblées.
Examen physique
Le médecin mesure ensuite la pression artérielle, prend le pouls et écoute le cœur.
Électrocardiogramme (ECG)

L’activité électrique du cœur est ensuite enregistrée à l’aide d’un électrocardiogramme, car la fibrillation auriculaire peut être détectée à l’aide d’un tracé d’ECG irrégulier.
ECG de longue durée
Un ECG de longue durée est préconisé si la fibrillation auriculaire n’est qu’occasionnelle. L’ECG de longue durée enregistre l’activité cardiaque sur une période de 24 heures ou plus.
Échocardiographie
Une échocardiographie, c’est-à-dire une échographie du cœur, permet de déterminer la cause de la fibrillation auriculaire.
Traitement
Le traitement de la fibrillation auriculaire vise à atténuer les symptômes, à réduire le risque de complications et à contrôler la fréquence cardiaque. En raison des multiples origines, formes et facteurs de risque de la fibrillation auriculaire, le traitement est adapté à chaque patient.
Si l’origine de la fibrillation auriculaire est connue, la maladie sous-jacente doit d’abord être traitée. Si la maladie sous-jacente est d’origine inconnue ou que son traitement est inefficace, des médicaments peuvent être utilisés pour contrôler la fréquence cardiaque, réguler le rythme cardiaque et fluidifier le sang. Toutefois, ce sont souvent les mesures électrophysiologiques (cardioversion électrique ou ablation par cathéter) qui apportent l’amélioration la plus durable. Certaines formes de fibrillation auriculaire peuvent se guérir en pratiquant une intervention chirurgicale .
Prévention
Le risque de fibrillation auriculaire peut être réduit en adoptant un mode de vie sain :
- activité physique régulière
- alimentation équilibrée,
- sommeil suffisant,
- peu de stress,
- consommation modérée d’alcool et
- pas de tabac.
En outre, une prévention médicale régulière et la prise de médicaments en cas de facteurs de risque connus peuvent être proposées à titre préventif.
Centres 14
-
Centre des urgences 24h/24
Schänzlihalde 11
3013 Bern -
Centre des urgences 24h/24 de la Klinik St. Anna (y compris les urgences cardiaques et les AVC)
St. Anna-Strasse 32 6006 Lucerne -
Centre des urgences Klinik Permanence
Tous les jours de 7 à 22h -
Centre d’anesthésie des Tilleuls
24h/24, 365 jours
Secrétariat anesthésie: lu – ve 13h30–17h -
Clinique ambulatoire Permanence
Bümplizstrasse 83
3018 Berne


